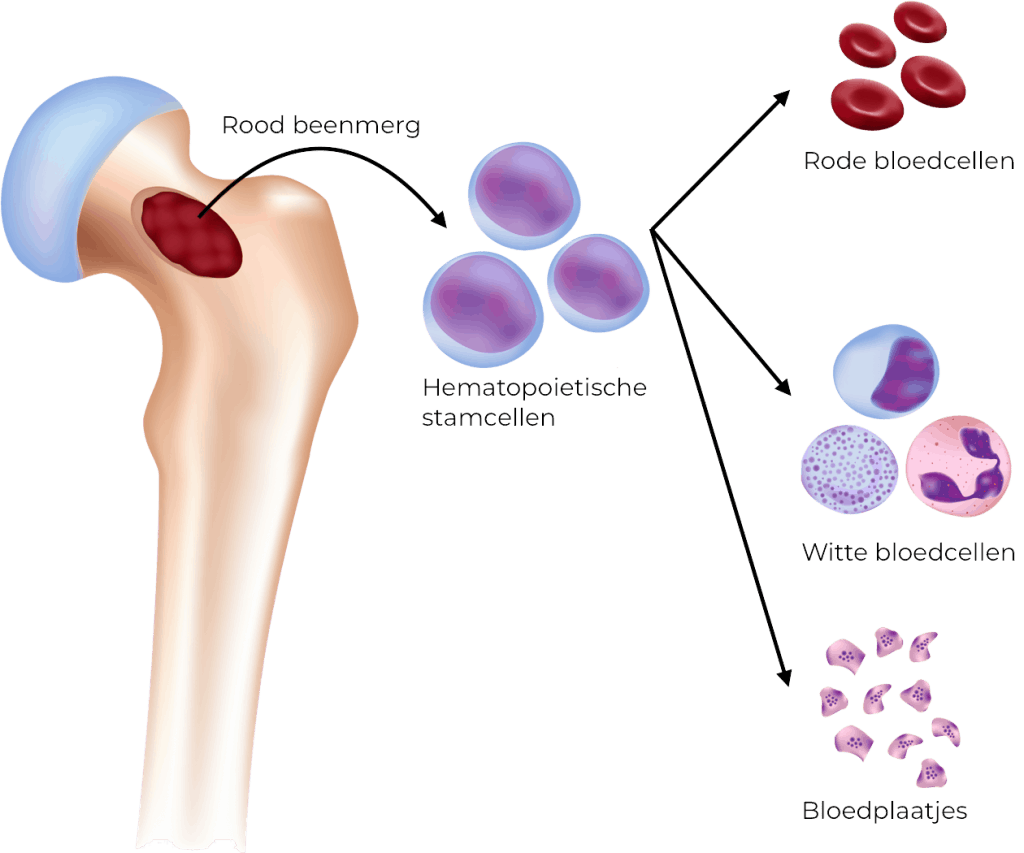
Hematopoietische stamcellen, HSCs, ofwel bloedstamcellen zijn primitieve, onrijpe bloedcellen die leven in het beenmerg. Beenmerg is een zacht sponsachtig materiaal binnenin botten. De bloedvormende stamcellen splitsen zich om nog meer stamcellen te vormen, of ze ontwikkelen zich tot één van de drie soorten bloedcellen: rode bloedcellen die zuurstof transporteren, witte bloedcellen die infecties tegengaan, of bloedplaatjes die helpen het bloed te stollen.
Stamcellen verschillen van andere cellen in het lichaam omdat zij zich kunnen ontwikkelen in verschillende typen cellen.
Hematopoietische stamcellen kunnen zich alleen ontwikkelen tot bloedcellen, niet tot andere lichaamscellen. Zenuwschade, zoals bij MS, wordt dus niet door deze stamcellen gerepareerd.
Allogene en autologe stamceltransplantatie
In eerste instantie werd gedacht dat een stamceltransplantatie (SCT) van een gezonde donor, een allogene transplantatie, de meest effectieve vorm van HSCT voor MS zou zijn. Een belangrijke bijwerking is echter graft-versus-host-ziekte, waarbij gezonde weefsels van de patiënt door de afweercellen van de donor worden aangevallen. Het is gebleken dat een autologe stamceltransplantie, waarbij de patiënt zijn eigen stamcellen terugkrijgt, ook in staat is een immuun ‘reset’ te veroorzaken. Bij een autologe transplantatie treedt geen graft-versus-host-ziekte op. Hierom wordt bij HSCT voor MS altijd gekozen voor autologe stamceltransplantatie. [Lees ook mijn post over dit onderwerp]
In het kort staat HSCT voor MS voor de behandeling van multiple sclerose door het vernietigen van het oude, zieke immuunsysteem met een hoge dosis chemotherapie, gevolgd door een transplantatie van bloed-stamcellen om het herstel van het immuunsysteem te bevorderen. Dit proces blijkt een soort ‘reset’ van het immuunsysteem teweeg te kunnen brengen, waarna verdere acute MS-ontstekingen niet meer ontstaan.
Myeloablatieve en niet-myeloablatieve stamceltransplantatie
Een belangrijk verschil in HSCT-behandelingen is de keuze voor een myeloablatieve of een niet-myeloablatieve therapie.
Bij een niet-myeloablatieve stamceltransplantatie wordt het beenmerg van een patiënt niet volledig vernietigd (‘myelo’ betekent beenmerg en ‘ablatief’ betekent dodend).
Het herstel van een niet-myeloablatieve SCT is korter en brengt minder risico’s met zich mee dan een myeloablatieve SCT. Welke vorm van stamceltransplantatie het nuttigste is voor de behandeling MS is nog een punt van discussie onder wetenschappers. Veel centra en klinische studies gebruiken tegenwoordig een niet-myeloablatieve stamceltransplantatie.
De HSCT voor MS-procedure
Aan de hand van het onderstaande figuur zal ik algemeen de HSCT-procedure voor MS beschrijven.
Thuis
Een patiënt die voor de behandeling in het ziekenhuis komt heeft een normaal niveau van witte bloedcellen en slechts een klein aantal bloedstamcellen in de bloedbaan.
Mobilisatie
De meeste HSCs bevinden zich in het beenmerg. Door toediening van chemo, en groei-stimulerende middelen, kan het aantal stamcellen zodanig groeien dat ze zich vanuit het beenmerg naar de bloedbaan, het perifere bloed, gaan verplaatsen.
Aferese (‘oogsten’) van stamcellen
In de periode dat de stamcellen in het bloed aanwezig zijn, is het mogelijk deze uit het bloed te ‘oogsten’. Hiervoor wordt een slangetje in een ader geplaatst waardoor het bloed naar een zogenaamde aferese-machine wordt gepompt. Deze machine scheidt de stamcellen van het bloed. De stamcellen worden verzameld en het bloed wordt via een ander slangetje weer teruggegeven aan de patiënt. Het oogsten van de stamcellen duurt ongeveer 5 uur. De stamcellen worden op het laboratorium bewerkt en ingevroren totdat deze aan de patiënt teruggegeven kunnen worden.
Het VUmc heeft een uitgebreid boekje met veel informatie over de aferese online staan, het is zeker de moeite waard om dit te lezen (klik de link) als je hier meer over wilt weten.
Conditionering
Na de aferese en een rustperiode volgt de ‘conditionerings-fase’.
Voorafgaand aan het toedienen van de eerder geoogste stamcellen wordt een patiënt gedurende enkele dagen behandeld met hoge dosis chemotherapie om de afweercellen en in sommige gevallen ook het beenmerg, kapot te maken. Dit wordt de conditionering genoemd. Verschillende centra gebruiken verschillende soorten chemotherapie in deze fase.
Transplantatie
Na de chemotherapie worden de eerder geoogste en ingevroren stamcellen ontdooid en via een infuus weer teruggegeven aan de patiënt.
Herstel
Nu volgt de herstelfase. De teruggegeven stamcellen nestelen zich in het beenmerg en beginnen nieuwe bloedcellen te maken. Deze fase wordt ‘de dip’ genoemd, er is voor een aantal dagen een tekort aan bloedcellen.
Een tekort aan rode bloedcellen, nodig voor het zuurstoftransport, en een tekort aan bloedplaatjes, nodig voor de stolling, kan aangevuld worden via bloedtransfusies. Een tekort aan afweercellen kan niet aangevuld worden, donor afweercellen zouden het lichaam van de patiënt als vreemd kunnen zien en kunnen aanvallen. Daarom worden antibacteriële-, antischimmel- en antivirale-middelen gegeven om deze periode waarin de afweer zeer laag is, te overbruggen. Infecties kunnen in deze tijd voor ernstige complicaties zorgen.
Wanneer de bloedgetallen boven een bepaalde grenswaarde komen kan de patiënt het ziekenhuis verlaten.
